|

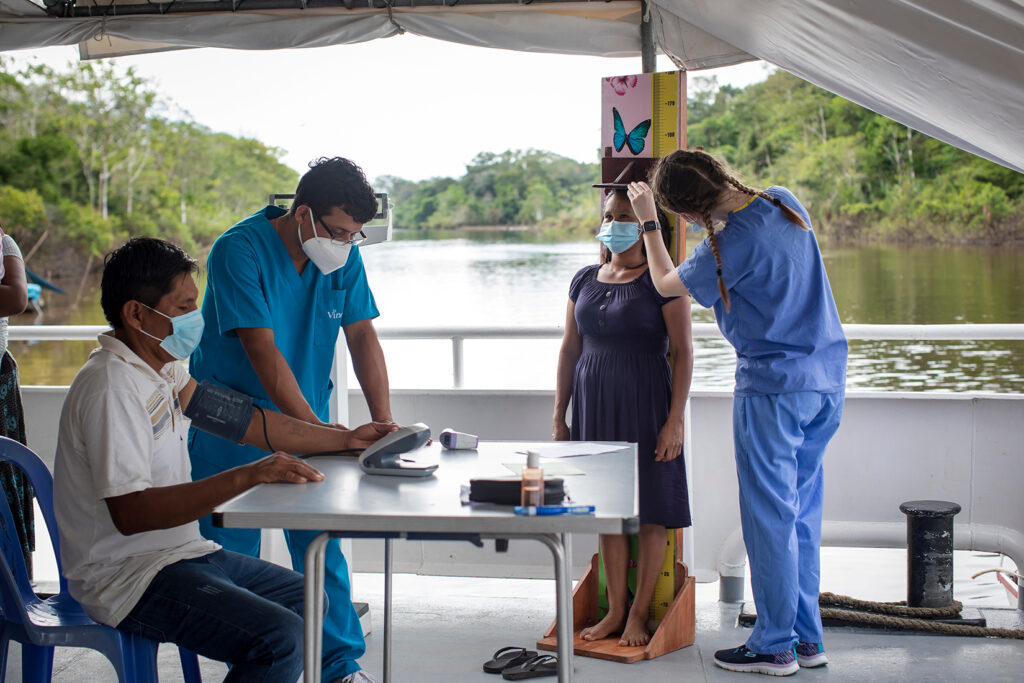
Conocí a Lusit cinco minutos antes de que la obstetra le confirmara que estaba embarazada por sexta vez. Sentada frente al consultorio de Amanda Flores, su rostro transmitía preocupación y hasta angustia. En ese momento, la nativa kukama ya sospechaba el resultado de una prueba que aún no le realizaban. Había subido al Forth Hope –35 metros de eslora, 10 metros de manga, tres pisos y una bodega–, anclado frente a su comunidad en el río Ucayali, con su hermana y su cuñado, con la intención de tomar alguno de los servicios que este barco hospital ofrece periódicamente a los ribereños. En la recepción, el técnico de enfermería Frank Guardia escribió en su volante médico “Lusit Maruyama. 38 años. Comunidad Nativa Zapote”, y le invitó a pasar las pruebas de triaje obligatorias. Después de que un personal médico la pesara, la midiera y le tomara la presión arterial, Lusit se dirigió directamente hacia la última puerta del pasillo, a los consultorios médicos.
Bastaron un par de minutos para que Lusit escuchara en la voz cálida de Amanda la noticia que más temía: “Felicidades, estás de tres meses. Vas a tener un bebé”. Pero la mujer no podía apartar la vista del ecógrafo como si quisiera hacer desaparecer la imagen de su pantalla. “¿Te encuentras bien, Lusit?”, le preguntó suavemente la obstetra. Y Lusit, sin mediar palabra, comenzó a llorar.
“Encontramos muchas personas, sobre todo mujeres, que han vivido experiencias muy traumáticas que no han tenido la oportunidad de procesar. No tenían herramientas básicas o carecían de primeros auxilios psicológicos”, explica Paula Aljovín, psicóloga clínica y coordinadora de salud mental del “Programa Médico Esperanza Amazónica del Perú”.
Advertida por Amanda, Paula se acercó para ayudar a Lusit con ejercicios guiados de respiración, los que después de una hora devolvieron cierta calma a la paciente. Su miedo venía de su último parto, cuatro años atrás, cuando ambos, madre e hijo, estuvieron a punto de morir. “Mi bebé nació muerto”, cuenta Lusit. Para ella, si hoy Tony Yandel, su pequeño, derrocha energía es gracias al equipo médico del Forth Hope. Aquella madrugada, el barco estaba milagrosamente anclado frente a Zapote, en el distrito de Capelo. La intervención médica salió muy bien, pero la sensación de terror quedó enquistada en alguna parte de su mente. Hoy, al recibir la noticia, aquel miedo apareció como nunca antes había sucedido.
El proyecto de salud mental en comunidades indígenas de Loreto nació en un escenario de emergencia nacional complicado gracias al acuerdo que en el 2021 firmaron el proyecto “Alianza por la Amazonía frente al Covid-19”, impulsado por CEDRO y USAID, y el “Programa Médico Esperanza Amazónica del Perú” de la organización escocesa Vine Trust. “Nuestro mayor mérito ha sido llevar la salud mental a zonas rurales alejadas de los núcleos urbanos y a comunidades indígenas remotas”, resalta Milton Rojas, coordinador general del componente de salud mental de la Alianza por la Amazonía.
“Hasta que sufrimos la pandemia se pensaba que la salud mental no era tan importante como la física, y atenderla era solo para personas que tenían el tiempo o el dinero para hacerlo”, complementa Elena Pila, directora ejecutiva del “Programa Médico Esperanza Amazónica del Perú”. “El Covid-19 ha sido una mala experiencia a nivel mundial, pero también ha generado algunas oportunidades. Ha puesto el foco en la necesidad de brindar salud mental a todos”.
El confinamiento durante meses por el Covid-19 fue un período muy difícil de gestionar en todo el país, aunque quizá lo fue especialmente más en Iquitos, la principal ciudad de la Amazonía peruana, asediada por un record de contagios sin precedentes en toda la región. La falta de oxígeno medicinal, de camas UCI, la escasez de medicinas y la desinformación generalizada hicieron colapsar rápidamente sus dos hospitales más importantes.
Y mientras esto sucedía, las comunidades que vivían alejadas de los núcleos urbanos se aislaron a cal y canto impidiendo la entrada o salida de sus habitantes durante muchas semanas. Solo así lograron protegerse de alguna manera del Covid-19. Aunque los enfermos con diabetes o hipertensión, los niños con anemia crónica o las mujeres gestantes se quedaron sin recibir ningún tipo de atención médica durante más de seis meses. Éste no fue el único efecto secundario: la población indígena imposibilitada de llegar hasta mercados ribereños más grandes, dejaron de comercializar productos y sus ingresos se redujeron a cero. Los episodios de ansiedad, estrés o depresión que ya estaban presentes en la Amazonía desde antes de la pandemia se agravaron aún más por el Covid-19. Además, la convivencia obligatoria bajo el mismo techo de personas acostumbradas a desplazarse casi a diario a través del monte y por los ríos desató una fuerte escalada de violencia familiar.
Éstas son algunas de las conclusiones que se resaltan en los “Mapas de Problemáticas y Recursos de Salud Mental”, cuatro estudios pioneros relacionados a este campo en comunidades nativas de la Amazonía. El grupo de psicólogos que trabaja a bordo de los barcos médicos empezó a desarrollar estas investigaciones desde el inicio de la pandemia.
Paula Aljovín y Luna Dannon acababan de terminar de estudiar psicología en la universidad cuando se embarcaron como voluntarias en la última expedición del Forth Hope antes de que el gobierno, en marzo del 2020, decretara el aislamiento obligatorio en todo el país. “Desconocíamos qué íbamos a encontrar porque en ese momento la atención psicológica no formaba parte de los servicios del barco. No teníamos mucha información sobre salud mental comunitaria, pero nosotras queríamos aprovechar la expedición médica para plantear un primer estudio”, recuerda Paula.
Solo pasaron diez días en algunas comunidades del bajo Ucayali, pero la experiencia les cambió la vida para siempre. Al resto del equipo médico, también. Al principio se presentaban ante los apus de las comunidades como ‘doctoras de los sentimientos del alma’ y ofrecían espacios cálidos de escucha a las personas que necesitaran compartir alguna preocupación o tristeza. Varias lo hicieron desde el primer momento y Paula y Luna encontraron, en éstas, innumerables experiencias traumáticas aún sin procesar. “Fue un ejercicio catártico y muy doloroso. Todo estaba demasiado sensible y a flor de piel”, recuerda Paula.
Después de ese viaje, ambas regresaron a Lima con el valioso material de campo bajo el brazo y aprovecharon el encierro para producir la primera fotografía mental de la ruta. Los datos fueron tan reveladores que Elena Pila, conmovida por estos, consideró la posibilidad de ampliar con soporte emocional y escucha terapéutica los servicios médicos que ofrecían los barcos de su organización desde hacía 20 años.
“Buscábamos abrir espacios de encuentro donde las personas pusieran en palabras, casi siempre por primera vez, sus preocupaciones y dolencias”, comenta Paula. “Necesitaban tener la experiencia de ser escuchadas de manera profesional”. Y es que el grado de abandono de la salud mental en la Amazonía no solo respondía a la ansiedad producida por la pandemia, sino a razones más profundas.
“Las psicólogas nos hicieron ver que nuestros pacientes carecían de un vocabulario emocional básico y, al no poder expresar sus sentimientos más íntimos, terminaban somatizándolos en dolencias físicas”, recuerda Elena Pila, quien con la primera versión de los mapas se dedicó a buscar fuentes de financiación adicionales para poner en marcha el nuevo servicio. Es así que en octubre del 2020 presentó la propuesta a Alberto Hart, director de la “Alianza por la Amazonía frente al Covid-19”, proyecto con gran experiencia en salud mental en otras cinco regiones de la selva.
“Trabajar en Loreto era un gran reto, pues en las zonas nativas todo se hace por río. No hay aeródromos o aeropuertos”, recuerda, por su lado, Alberto Hart. Antes de que el “Programa Médico Esperanza Amazónica del Perú” se contactara con ellos, la Alianza por la Amazonía había pensado en acercarse a la Marina y al Ministerio de Desarrollo e Inclusión Social (Midis), entidades estatales que operan las embarcaciones PIAS (Plataformas Itinerantes de Acción Social) que llevan servicios básicos a las comunidades, pero éstas estaban sin operar a causa de la pandemia. Fue como si dos ríos que circulaban paralelos por un mismo territorio unieran sus caudales para reforzar sus acciones terapéuticas sobre una población deprimida. “Luego del acuerdo, nos repartimos las responsabilidades y cofinanciamos. Definimos rutas, identificamos comunidades, nos organizamos y trabajamos tanto en salud física como mental”.
Se diseñó, entonces, una propuesta de intervención que, además de seguir profundizando en el estudio de la psicología de las comunidades, incluyó estrategias de prevención para los más vulnerables: se buscaba evitar que las personas quedaran sumidas en el mismo grado de abandono emocional que tenían antes de comenzar la investigación.
La primera expedición médica con profesionales de la salud mental de ambas instituciones –y que incluía cuatro psicólogos a bordo–, partió del puerto de Iquitos en abril del 2021. Pilar Perea, que había sido reclutada por la Alianza por la Amazonía, estaba tan ilusionada por la experiencia que se olvidó del terror que le producía navegar. A pesar de haber nacido en Iquitos, estudiar psicología en una universidad local y trabajar durante tres años en el Hospital Regional de Loreto, Pilar desconocía la realidad cruda de su región. “Mis deseos de viajar hasta el centro del problema y buscar soluciones a las necesidades de la gente fueron más fuertes”, confiesa Pilar.
Las entrevistas en las primeras comunidades nativas fueron las más difíciles. En éstas, los hombres no querían hablar y las mujeres estaban simplemente anuladas. El hermetismo era muy fuerte. Los pacientes, además, relacionaban al barco con las atenciones médicas y no entendían por qué ‘esas doctoras diferentes’ se preocupaban por sus sentimientos. Con el tiempo lograron superar la desconfianza inicial y las familias indígenas comenzaron a compartir con el equipo algunas historias, todas atravesadas por el dolor y la violencia.
“Al terminar el día necesitaba que alguien me abrazara muy fuerte”, recuerda Pilar Perea. “Sentía que mi cuerpo había absorbido toda la tristeza de las personas”.
Trabajar en el campo de la salud en Loreto es un reto para valientes, pues se trata de un vasto territorio con apenas centros urbanos y demasiadas comunidades indígenas abandonadas a su suerte en quebradas y lagunas estacionarias. Éstas, dependiendo de la temporada, aparecen y desaparecen como por arte de magia en lugares remotos. Si Loreto fuera un estado de los Estados Unidos sería el quinto territorio más extenso, solo por detrás de Alaska, Texas, California y Montana. Con un área de casi 369 mil kilómetros cuadrados ocupa el doble de territorio de Florida y es tres veces más grande que el estado de Nueva York. Sin embargo, a pesar de la extensión de Loreto, solo se pueden hacer radiografías, ecografías o practicar cirugías complejas en su capital, Iquitos.
Aquí, la mayoría de centros de salud son atendidos por médicos recién egresados, voluntariosos, pero sin experiencia para hacer diagnósticos acertados; y en las postas médicas, más pequeñas y más desabastecidas, los técnicos de enfermería hacen en muchas ocasiones el papel de médicos y hasta de dentistas.
“Por eso es importante que lleguemos hasta el último rincón de la selva. Si desconocemos el contexto en el que viven las comunidades nativas nunca podremos valorar la importancia de muchas cosas que aparentemente son intrascendentes”, dice Ronald Ramírez, de 53 años, actual gerente médico del “Programa Médico Esperanza Amazónica del Perú”. El doctor se refiere a que una simple pastilla, unos lentes chinos con medida o diez minutos de conversación con una profesional pueden ser suficientes para encaminar el crecimiento psicomotriz de un niño, devolverle la autoestima a un pescador incapaz de reparar por sí mismo su red o tranquilizar a una mujer que acaba de tener un aborto.
Pero a estas situaciones en apariencia sencillas, también se le suman otras mucho más complejas. En la selva, a causa de la geografía, los centros de salud están demasiado dispersos por el territorio. Esto afecta a las comunidades indígenas. Para trasladar a un enfermo, por ejemplo, su familia tiene que contar con los 15 soles –aproximadamente 4 dólares– que cuesta el galón de gasolina que usa el motor de la embarcación y el paciente debe aguantar, a veces, un viaje de más de siete horas, un tiempo similar a lo que dura un vuelo regular entre Londres y Nueva York.
En Nueva York, coincidentemente, fue donde el doctor Ronald Ramírez salvó de la muerte a una madre y a su hija hace varios años atrás. Aunque esto no sucedió en la famosa ciudad norteamericana, sino en el centro poblado que lleva el mismo nombre, a un lado del río Tigre, en el Bajo Ucayali. Ahí, en una ocasión, el médico tuvo que extraer de forma manual una placenta que se había quedado pegada y que ponía en riesgo la vida de Susana. Durante la intervención, la madre estuvo a punto de morir dos veces, pero Ronald logró controlar la hemorragia y desde ese día, cada vez que el barco pasa por esta comunidad, la mujer y su hija ya adolescente le agradecen con cestas de fruta. “Doctor, aquí está Sofar, la que tú salvaste”, le suele decir Susana.
Si bien esto pasó hace mucho tiempo, este tipo de sobresaltos no han cambiado demasiado: hace unas semanas, el equipo médico del barco hospital logró gestionar la evacuación de una joven de Victoria, una comunidad situada a más de seis horas en lancha rápida de Requena. Llegó al Forth Hope muy pálida, en estado de shock, con un nivel muy bajo de hemoglobina debido a un embarazo alojado fuera del útero. “Gracias a los equipos que tenemos en el barco hicimos un diagnóstico rápido. Después coordinamos con las autoridades de salud y la paciente pudo ser trasladada en un hidroavión hasta Iquitos”, recuerda el doctor. Este equipo de profesionales de la salud ha vivido demasiadas situaciones extremas. Muchos son procedimientos que solo se estudian en la facultad, pero que rara vez existe la posibilidad de ponerlos en práctica, excepto en la precaria Amazonía.

Ronald se conmueve especialmente con las historias de niños, porque tiene demasiado presente cómo uno de sus hermanos menores murió debido a una neumonía agravada por su desnutrición cuando él tenía 12 años. Ese día comenzó a cuestionarse por qué la pobreza y la enfermedad estaban siempre presentes en el Asentamiento Humano Las Palmeras, donde vivía su familia. Ese fue el día en el que decidió que no podía ser otra cosa más que médico. “Los niños necesitan estar fuertes y sanos para que no dejen de estudiar y puedan tener un mejor futuro”, dice el doctor, pensando en su propia historia. “Ésta es la razón de nuestro Programa, el sentido de nuestro trabajo diario y mi gran motivación”.
Después de casi tres décadas juntos, su esposa, una paciente docente, lo conoce demasiado bien y no existen reproches entre ellos a pesar de que Ronald haga diez expediciones médicas al año, lo que implica estar más de 200 días alejado de sus tres hijos. “Sé que ustedes me necesitan”, les recuerda a veces, “pero la gente de la Amazonía me necesita todavía más”.
A las siete y media de la mañana, el capitán del Forth Hope hace sonar la sirena que avisa a los pobladores de Carocurahayte, en el distrito de Requena, que el barco ha llegado a la comunidad. También pone en alerta a los miembros del equipo sanitario que en ese momento desayunan en el comedor de la proa. En la cubierta del segundo piso, Ángela Rodríguez, enfermera con gran experiencia en vacunación, es la primera en organizar el pequeño puesto de control de crecimiento infantil antes de que lleguen las primeras madres con sus bebés.
“Me siento realizada como profesional y como amazónica porque llevamos esperanza a los lugares más alejados de mi región. A los nativos les gusta el barco. Dicen que aquí les escuchamos, no les juzgamos, reñimos o cuestionamos”, cuenta Ángela. “Procuramos generar empatía haciéndoles sentir que también aprendemos de sus costumbres”. A su costado, la joven Sofía Apagüeño, que controla que el lote de vacunas Pfizer estén bien refrigeradas, confiesa que ha aprendido más en los últimos tres meses de navegación que en los tres años de instituto.
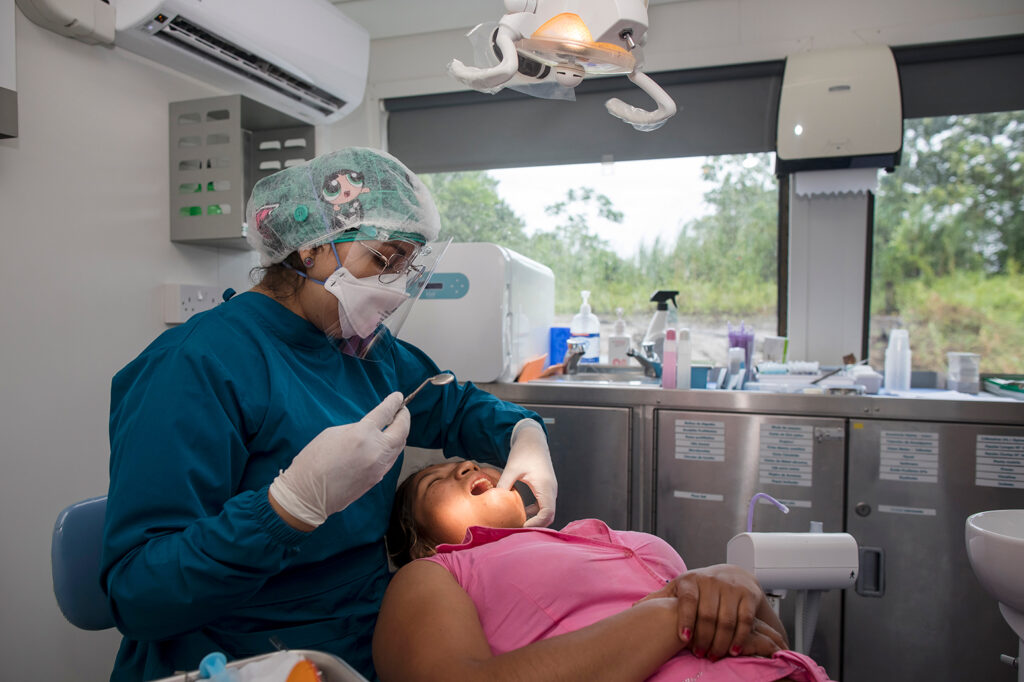
En el piso de abajo, Cynthia Corcino y Priscilla Ramírez ordenan su instrumental en el consultorio odontológico con las mejores vistas del Perú. Su trabajo se limita a curaciones, fluorización y, en el peor de los casos, extracciones irreversibles, porque la frecuencia y el tiempo que dedican a cada paciente les impide hacer intervenciones que duren más de una sesión.
Los primeros pacientes suben por la pasarela y se encuentran con un equipo preparado para interpretar, una vez más, un protocolo que conocen de memoria. Mientras Frank y Ney registran a las primeras personas, Paula Aljovín y Annie Palacios se acercan al doctor Ronald Ramírez para contarle que durante la mañana harán uno de sus talleres sobre manejo de emociones a un grupo de señoras de Nuevo Tarma, en el distrito de Capelo.
“Me parece excelente que trabajemos también los casos de salud mental, pues de lo contrario la depresión o la ansiedad pueden derivar en problemas médicos que después serían más difíciles de tratar”, dice el doctor, mientras las psicólogas suben a la pequeña embarcación que les cruzará el río.
La cancha de fútbol de Nuevo Tarma es casi tan grande como el resto de la comunidad. Un puñado de casas de madera y techos de calamina con cubierta vegetal están alineadas a lo largo de la orilla del río y junto al descampado destaca la bodeguita bien abastecida de Zaraí. En su interior, la psicóloga Annie Palacios pide a Leni, Carmita y a la propia bodeguera que caminen desordenadamente por el espacio amplio y despejado, que se miren a los ojos cuando se crucen y que, solo después de unos segundos, continúen caminando sin rumbo fijo. Ninguna se atreve a cuestionar a la ‘doctora’.
Las primeras sonrisas se vuelven carcajadas y Leti, otra mujer que observaba la escena desde la ventana, se anima a formar parte del juego. Termina la música, se sientan en el suelo formando un círculo para hablar de los sentimientos que experimentan a diario. ¿En qué parte del cuerpo notan la tristeza? ¿Y la cólera? ¿Quién de ustedes quiere compartir con las demás qué siente cuando está alegre?, modera la psicóloga. Leni dice que su miedo comienza por los pies y luego se extiende por el resto del cuerpo. Carmita relaciona la alegría con el corazón y Leti coloca su mano sobre el estómago para señalar donde nota la angustia. El ejercicio resulta un éxito.
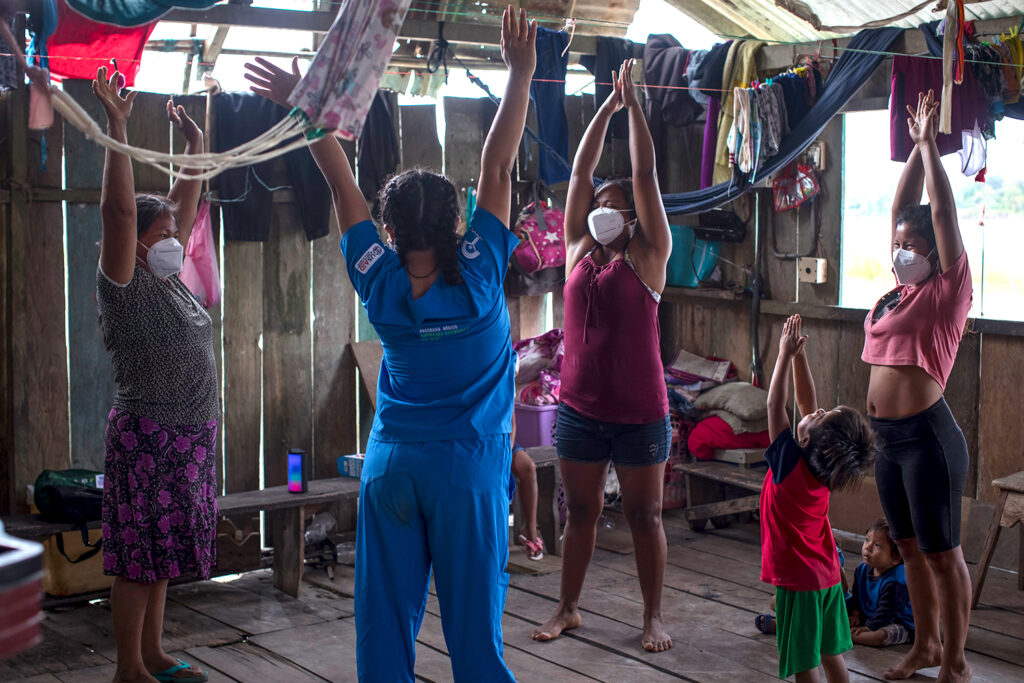
“Las responsabilidades diarias en las zonas rurales no les dejan tiempo a las personas para que puedan explorar su mundo emocional y logren controlar sus reacciones. Solo así es posible disfrutar de una vida más conectada y evitar situaciones violentas”, explica Román Rodríguez, otro de los psicólogos del equipo. Éste precisamente es el pequeño gran objetivo que Annie tiene este día.
El taller está por terminar. Las cuatro amigas, sentadas sobre un gran tronco frente al río, con los ojos cerrados, intentan identificar la mayor cantidad de sonidos de su entorno. Es un ejercicio que las relaja y que busca dejarles una última lección. Annie pretende que por unos segundos solo sientan el presente y con una voz cálida les dice: “Si alguna vez viven una situación demasiado compleja y tienen ganas de llorar, háganlo. El llanto tiene el mismo efecto que la lluvia cuando el ambiente está muy pesado y las nubes amenazan con una tormenta. Solo la lluvia permite que el cielo se limpie y el sol vuelva a brillar en el bosque y en la mente de ustedes”. ■
Texto escrito por Xabier Díaz de Cerio –con fotografías de Enrique Castro-Mendívil– que forma parte de la publicación Alianza por la Amazonía frente al Covid-19. Fue publicada por CEDRO y USAID en el 2022.
